数字化医院医保内控系统操作教学
医保控费系统:精细化和市场化是主旋律。在医保支付方式变革陷入困境的情况下,医保机构希望通过信息技术手段,更精细化的管控医保基金的支出。人社部希望通过嵌入式的监控软件,实现对医保支付的实时监控,促进诊疗合理化,提高基金使用效率;医保控费的背后是保险机构在产业链上的地位提升——从报销方升级到支付方。医保控费模式不断演进的背后,是保险(社保、商保)在不断的探索角色转型。保险不再局限于简单的财务报销方,开始力图充分发挥“支付方”的功能,从单纯的控费起步,逐步升级为通过自身的议价能力影响产业链中医疗服务的提供方(医院、医药)的合理医疗、用药行为。医保控费适用于病种费用以及门诊费用和住院费用控制。数字化医院医保内控系统操作教学
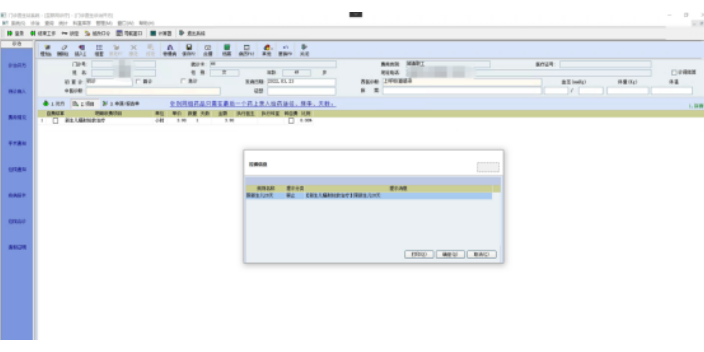
医保控费措施:(1)费用偿付模式采用预付制:即按病种或人头先把钱预付给医院,超支不补,节余归医院。从根本上转变医院的利益机制,由原来的医疗费用支出越多医院收益越大,转变成医疗费用支出越多医院收益越小。因此,医院不得不提高医疗质量、缩短住院天数、降低服务成本和开展预防保健工作,从而达到了降低医疗费用的目的。(2)运用质控原理控制医疗费用:适用于病种费用以及门诊费用和住院费用控制。首先随机抽取足量的样本,然后计算出乎均值和标准差,再把平均值加两个标准差作为费用控制上限。对超过上限的费用,保险管理机构向医疗单位偿付一部分或者全部拒付。数字化医院医保内控系统操作教学医保控费系统可以规范医疗服务机构和医务人员的诊疗行为。
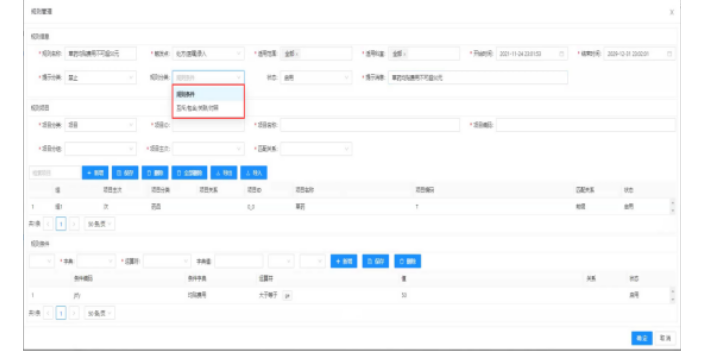
医保控费系统建设目标:以病人利益为导向,综合运用信息技术、大数据、统计学、经济管理等手段,形成有效的医保费用监控机制,逐步引导病人、医生、医疗机构规范医疗服务行为,提高医疗服务质量;从而提高医院信誉、有名度、管理水平。医保控费系统有哪些好处?1、提高管理部门工作效率:通过医保知识库和分析引擎系统能自动分析出违规行为和疑似违规行为,并通过各维度指标分析形成报表,帮助管理人员形成管理策略和管理依据。2、提供医院基金管理水平:能在事前和事中提醒管理部门和业务人员违规行为和疑似违规行为,及时防止医保基金的滥用、违规使用等。
莱文医保控费系统介绍:点对诊疗过程中出现过度诊疗、过度检查、分解治方、超量开药、重复开药,不得重复收费、超标准收费、分解项目收费等操作进行监管和预警。系统能满足医院医保控费的主要目标:1、合理监管诊疗服务,做到因病施治,合理检查、医疗及用药,控制超量医疗用药、重复医疗用药;2、控制实施与实际病情不符的检查、医疗、用药等;3、控制分解治方、分解检查等;4、控费规则库与医保中心核查反馈同步更新。莱文医保控费系统可实现自定义消息提示:1、提示消息根据提示分类进行提示;2、提示消息可根据违反的项目/药品进行准确提示,方便用户删除或者修改。医保控费系统的建设内容是什么?
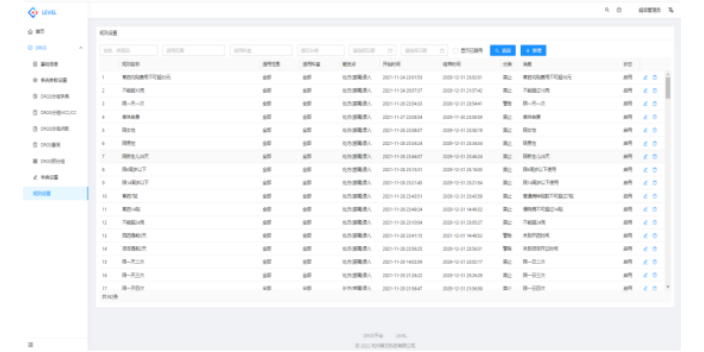
医保控费系统有哪些功能?诊疗预警设置:基于临床知识库规则,系统集成7大类预警规则,同时还可自定义规则,符合医院的实际控费操作;违规预警:HIS系统中各费用产生时,调用系统规则库,通过规则运算对费用进行实施审核和控制;付费方式预测:根据患者基本特性、住院天数、相关诊疗项目等信息,结合付费方式规则,按照系统独有的算法,预测准确的付费方式;模拟结算:系统自动按照模拟结算规则进行费用计算,为各类费用指标提供数据支持;超标提醒:根据模拟结算的数据基础,结合科室二次分配的数据及其他费用监控指标,对超标数据进行预警提示。DRG医保控费系统测算支付标准是标准体系构建中较为复杂的部分。综合医院医保内控系统使用规范
医保控费系统结果分析功能包括药品违规排名。数字化医院医保内控系统操作教学
医保DRG分组及费用预警功能介绍:DRG(DiagnosisRelat-edGroups)即“按疾病诊断相关分组”。DRG不只考虑病人住院的单一诊断和单一医疗方式,还要考虑到病人的年龄、疾病诊断、并发症、医疗方式、病症严重程度及转归等因素,将患者分入若干个诊断组进行管理。每个组里的疾病都有一定的相似性,组与组之间有明显的统计学差异。建立在这样的分组方案上的预付费制,被称为DRG-PPS,也就是“按疾病诊断相关分组预付费制”,即对各DRG诊断组制定支付标准,预付医疗费用的管理机制。数字化医院医保内控系统操作教学
上一篇: 上海莱文医院急诊临床系统
下一篇: 长沙养老医院临床医师一体化工作站